Teil 1 dieser kleinen Blogserie hat sich mit der Entstehung und Diagnose des Diabetes mellitus – der Zuckerkrankheit – befasst, in Teil 2 wurden Spätfolgen und Komplikationen vorgestellt. In diesem letzten Teil geht es darum, wie die Zuckerkrankheit behandelt werden kann.
Ernährungsumstellung
Grundsätzlich sollte bei allen Formen des Diabetes mellitus die Ernährung angepasst werden. Bei leichteren Formen der Erkrankung kann das zusammen mit Bewegung und Gewichtsreduktion manchmal schon ausreichend sein, um die Blutzuckerwerte im Rahmen zu halten. Allerdings ist es nicht mit einer vorübergehenden Diät getan; die Ernährungsumstellung sollte dauerhaft sein. Hierbei muss nicht einer speziellen Diabetes-Diät gefolgt werden, sondern man sollte, wie Gesunde auch, eine vollwertige Mischkost mit viel frischem Gemüse zu sich nehmen. Damit die Blutzuckerschwankungen nicht zu groß sind, sollten Diabetiker 3 Haupt- und 3 Zwischenmahlzeiten am Tag zu sich nehmen. Sinnvoll ist auf jeden Fall eine Ernährungsberatung durch Diabetesspezialisten.
Im Hinblick auf die Zufuhr von Kohlenhydraten sind der glykämische Index und die glykämische Last von Bedeutung. Der glykämische Index beschreibt, wie schnell nach dem Essen der Blutzucker ansteigt und wieder abfällt. Die glykämische Last setzt den glykämischen Index ins Verhältnis dazu, wie viele Kohlenhydrate in 100 g des Nahrungmittels enthalten sind. Die glykämisch Last kann deswegen als Richtschnur dafür dienen, welche Nahrungsmittel vorteilhaft sind. Kohlenhydrate sind in vielen Nahrungsmitteln enthalten. Insgesamt sollten Kohlenhydrate nicht mehr als 55 % der Kalorienzufuhr ausmachen. Besonders günstig ist die Aufnahme komplexer Kohlenhydrate, die langsamer verstoffwechselt sind, z. B. Vollkornprodukte.
Bewegung und Gewichtsreduktion
Bei Typ-2-Diabetikern hat regelmäßige Bewegung eine sehr positive Auswirkung auf den Krankheitsverlauf. Durch die Bewegung wird die Empfindlichkeit der Zellen auf Insulin wieder gesteigert, so dass Glucose wieder besser aus dem Blut in die Zellen übertreten kann. Die Muskelaktivität trägt außerdem dazu bei, dass durch den erhöhten Verbrauch der Blutzuckerspiegel schnell sinkt. Darüber hinaus begünstigt regelmäßige Bewegung bzw. Sport die Gewichtsabnahme und kann so den in Teil 1 beschriebenen Teufelskreis durchbrechen.

Welche Art von Bewegung oder Sport bei Diabetes geeignet ist, muss individuell entschieden werden. Hier empfiehlt sich eine Rücksprache mit dem behandelnden Arzt, um zu verhindern, dass es zu unerwünschten Effekten kommt.
Medikamente
Zwei große Gruppen von Medikamenten werden zur Behandlung der Zuckerkrankheit eingesetzt: zum einen die oralen Antidiabetika, zum anderen Insulin. Beide lassen sich noch einmal unterteilen.
Orale Antidiabetika
Orale Antidiabetika werden eingenommen, das heißt, das lästige Spritzen entfällt hier. Sie werden bei Typ-2-Diabetes eingesetzt, wenn die Krankheit noch nicht zu weit fortgeschritten ist. Es gibt hier verschiedene Wirkstoffgruppen, denen jeweils unterschiedliche Mechanismen zugrunde liegen. Je nach eingesetztem Medikament können die folgenden Wirkungen erreicht werden:
- verzögerte Aufnahme von Kohlenhydraten
- Steigerung der Empfindlichkeit der Insulinrezeptoren an den Zellen
- vermehrte Freisetzung von Insulin aus der Bauchspeicheldrüse
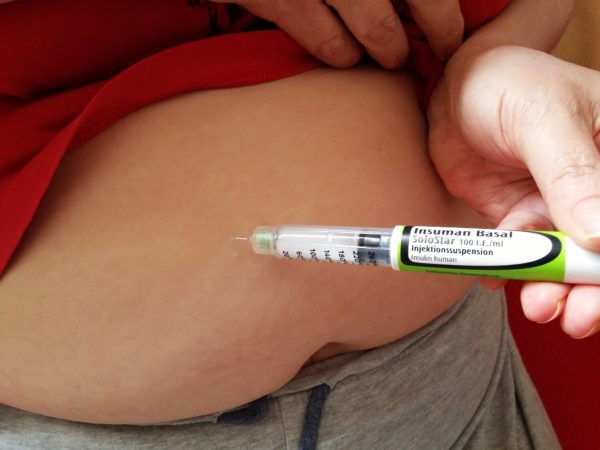
Insulin
Insulin ist eine Verbindung aus Aminosäuren und muss deswegen gespritzt werden, denn im Verdauungstrakt würde es zersetzt werden. Für Typ-1-Diabetiker ist die Zufuhr von Insulin von außen obligatorisch, denn durch die Zerstörung der B-Zellen in der Bauchspeicheldrüse können sie kein eigenes Insulin mehr produzieren. Auch bei fortgeschrittenen Stadien des Typ-2-Diabetes muss es eingesetzt werden, wenn sich die B-Zellen der Bauchspeicheldrüse erschöpft haben. Dies passiert, weil die Zellen einen Glucosemangel signalisieren, wenn aufgrund der Insulinresistenz nicht mehr ausreichend Glucose in die Zellen transportiert werden kann. Der Körper versucht dann so lange, dies über vermehrte Insulinfreisetzung zu kompensieren, bis die B-Zellen kein Insulin mehr produzieren.
Auch Insulin wird unterteilt in das nur kurz, aber sofort wirksame Altinsulin und das länger, aber nur mit Verzögerung wirksame Depotinsulin (auch Lente-Insulin genannt). Üblicherweise wird Insulin vor jeder Mahlzeit gespritzt. Die Dosierung ist jeweils abhängig vom aktuellen Blutzuckerwert, das heißt, vor der Injektion muss der Blutzucker gemessen werden. Es gibt auch die Möglichkeit, eine Insulinpumpe einzusetzen, die regelmäßig Insulin abgibt.
Naturheilkundliche Unterstützung bei Zuckerkrankheit
Die Naturheilkunde bietet verschiedene Ansätze, um die Therapie bei Diabetes zu unterstützen. So gibt es in der Phytotherapie (Behandlung mit pflanzlichen Mitteln) eine Reihe von Pflanzen, die sich positiv auf die Insulinresistenz und auch den Blutzuckerspiegel auswirken können. Auch unter den Medizinalpilzen kann man fündig werden. Mit einer homöopathischen Therapie kann man ähnliche Effekte erzielen. Insgesamt ist die naturheilkundliche Begleitung zu empfehlen, um Medikamentengaben möglichst niedrig zu halten.
Umfangreiche Informationen zur Zuckerkrankheit sowie ein kostenloses E-Book zum Thema finden Sie auf der Seite http://www.diabetes-wiki.org.





In der Praxis von Henriette Scharfenberg werden von klassischer Homoopathie bis zu schamanischen Techniken verschiedene alternative Heilverfahren im Raum Berlin angeboten.